El ámbito de la anestesia se ha visto marcado desde el pasado año por la preocupación generada tras la notificación de complicaciones neurológicas graves en niños y adultos de ascendencia venezolana sometidos a anestesia general inhalatoria con anestésicos halogenados. La participación de Hersill en el Congreso Nacional de Anestesia Pediátrica de la SEDAR (Sociedad Española de Anestesiología, Reanimación y Terapéutica del Dolor), celebrado el pasado mes de noviembre, permitió abordar esta problemática y contactar con especialistas que trabajan para esclarecerla. A partir de estas conversaciones con integrantes del grupo de trabajo de esta sociedad científica, se ha recopilado el conocimiento de diversos expertos (tres anestesiólogos y un farmacólogo clínico) que contribuyen a comprender mejor la situación.
Los primeros casos comunicados, desde diversos países como Chile, Colombia, Guyana, USA, Alemania y España, describieron daño neurológico de predominio en ganglios basales, con la consiguiente afectación severa de la función motora y algunos casos de muerte.
Primeras evidencias

Dr. Pascual Sanabria, jefe de Sección del Servicio de Anestesia Pediátrica del Hospital Infantil La Paz de Madrid y miembro del Grupo de Trabajo “Alerta Mitocondrial” de la Sociedad Española de Anestesiología, SEDAR
Tal como explica el Dr. Pascual Sanabria, jefe de Sección del Servicio de Anestesia Pediátrica del Hospital Infantil La Paz de Madrid y miembro del Grupo de Trabajo “Alerta Mitocondrial” de la Sociedad Española de Anestesiología, SEDAR, ante estos eventos se planteó una posible asociación farmacogenética, es decir, posibles mutaciones genéticas heredadas (ADN) que potencialmente influyan en la respuesta a un agente anestésico u otro medicamento específico.
Desde algunos países varios anestesiólogos preocupados por este hallazgo enviaron muestras biológicas de pacientes que habían sufrido estas complicaciones neurológicas al laboratorio del doctor en Bioquímica del Instituto de Investigación Sanitaria de Aragón, Eduardo Ruiz Pesini, jefe de grupo del CIBERER en la Universidad de Zaragoza. Entre sus áreas de investigación destaca la Patología Mitocondrial y Enfermedades Raras provocadas por trastornos de la fosforilación oxidativa mitocondrial y efectos farmacogenéticos de fármacos, también de drogas anestésicas, entre ellas, los gases anestésicos volátiles.
Sus estudios identificaron una posible asociación entre una variante del ADN mitocondrial (m.11232T>C) y las complicaciones neurológicas graves tras la exposición a anestesia general en pacientes pediátricos. La investigación documenta que la variante genética podría aumentar la sensibilidad de las células al anestésico inhalatorio sevoflurano, mientras que no se observaron efectos diferenciales con anestésicos administrados por vía intravenosa, como el propofol.
Según explica el Dr. Sanabria, se utilizaron cíbridos —modelos celulares que incorporan las mitocondrias del paciente a estudiar en un entorno controlado—, lo que permitió evaluar su metabolismo y respuesta farmacológica. Estos ensayos mostraron una alteración significativa y dosis dependiente del metabolismo mitocondrial ante sevoflurano, no observada con propofol. El análisis genético posterior identificó en los pacientes afectados presentaban la variante m.11232T>C en el gen ND4, implicado en la cadena respiratoria mitocondrial, presente en situación de homoplasmia, lo que refuerza su posible papel patogénico en la respuesta adversa a anestésicos inhalatorios. “Esta mutación se ha descrito en individuos con ascendencia materna venezolana, especialmente con antecedentes familiares de la región de Carabobo (Venezuela), atribuyéndose el origen en población indígena de la región”, afirma.
Mitocondrias: centrales energéticas de la célula. Su alta densidad en las neuronas explica la vulnerabilidad neurológica ante la variante m.11232T>C
Estos descubrimientos han generado mucha preocupación debido al elevado flujo migratorio procedente de Venezuela por su situación política y socioeconómica, pues se estima que unos ocho millones de venezolanos están dispersos por el mundo, concentrándose en América Latina, Caribe, Brasil, Estados Unidos y España. La estimación en España es de unos 650.000, en Madrid viven unos 250.000, seguido por Cataluña, Comunidad Valenciana y Canarias, donde además el flujo migratorio no ha cesado.
La detección en España de tres casos ha llevado a la SEDAR a la creación de un grupo de trabajo de anestesiólogos para definir estrategias encaminadas a mejorar la seguridad anestésica. Estas pautas fueron difundidas en julio de 2025 como “Alerta Sanitaria” y el pasado mes de abril se han actualizado, con su publicación en la Revista Española de Anestesia y Reanimación. Tal como describe el Dr. Sanabria, se trata de un protocolo para población de riesgo —principalmente personas con ascendencia materna venezolana— que contempla, en procedimientos no urgentes, la realización de un test genético de ADN mitocondrial para detectar la mutación. Esta información permite estimar su prevalencia, analizar el grado de afectación mitocondrial y avanzar en estudios farmacogenéticos, con el objetivo de identificar los anestésicos más seguros y adaptar la estrategia anestésica a los pacientes de riesgo.
Trabajo científico español

Dra. Elena Méndez, del Servicio de Anestesia Materno-Infantil del Hospital Central de Asturias y miembro del grupo de trabajo “Alerta Mitocondrial” de la SEDAR.
El trabajo y difusión desde la SEDAR tiene el objetivo de aportar conocimientos a los profesionales y seguridad en los pacientes. Así, aparte de las alertas publicadas por esta sociedad científica y de las comunicaciones como la realizada durante el Congreso Nacional de Anestesia Pediátrica, en abril se emitió una webinar con la asistencia online de más de 250 profesionales. Durante este evento se expusieron los casos clínicos, se describió la mutación, se definieron las líneas de investigación farmacogenéticas en marcha, y se trasladó la necesidad de comunicar casos identificados para promover la farmacovigilancia, aparte de difundir y discutir las recomendaciones.
“En este momento se consideran de riesgo tanto niños como adultos con ascendencia materna venezolana, ya que la mutación identificada en el ADN mitocondrial se transmite exclusivamente por vía materna, y los casos descritos comparten esta variante genética, la exposición a anestésicos inhalatorios como el sevoflurano, con mayor frecuencia en población pediátrica, sin eventos adversos observados con propofol, aunque no se descarta la influencia de otros factores clínicos o farmacológicos”, declara la Dra. Elena Méndez, del Servicio de Anestesia Materno-Infantil del Hospital Central de Asturias y miembro del grupo de trabajo “Alerta Mitocondrial” de la SEDAR.
En los casos descritos, la situación neurológica basal era asintomática o estaba estable, sin síntomas previos, ni alteraciones en las pruebas que permitieran identificar claramente el riesgo antes de la cirugía. Según explica esta especialista, hasta ahora no se ha definido un perfil clínico característico, y el único elemento que permite detectarlo es la presencia de una mutación en el ADN mitocondrial, en el gen ND4 (11232T>C). “Esta mutación puede identificarse mediante un estudio genético en laboratorio, que se solicita en los grupos de riesgo, aunque puede retrasar la intervención entre 15 y 45 días. Su presencia o ausencia ayuda a los anestesiólogos a elegir las técnicas anestésicas más adecuadas en cada caso”, detalla.
En las cirugías que no pueden demorarse, como las urgentes u oncológicas, no es posible esperar a realizar el test genético. En estos casos, se aplican técnicas anestésicas que se han demostrado exentas de riesgo en presencia de esta mutación, aunque esto limita de forma importante las opciones disponibles. Esta limitación es especialmente relevante en la cirugía infantil, donde los anestésicos inhalatorios se utilizan con frecuencia porque permiten inducir la anestesia sin pinchazos y con menor estrés para el niño.
Se considera de especial valor la monitorización continua de la actividad cerebral durante la intervención mediante monitores de función cerebral que registran el electroencefalograma (EEG), ya que permite detectar cambios inesperados en la respuesta del paciente a la anestesia. Esta información ayuda a ajustar la dosis o modificar el anestésico para mejorar la seguridad. Además, según explica la Dra. Elena Méndez, es importante recoger antecedentes personales y familiares, especialmente si ha habido despertares tardíos tras la anestesia, problemas neurológicos o complicaciones inesperadas en intervenciones previas.
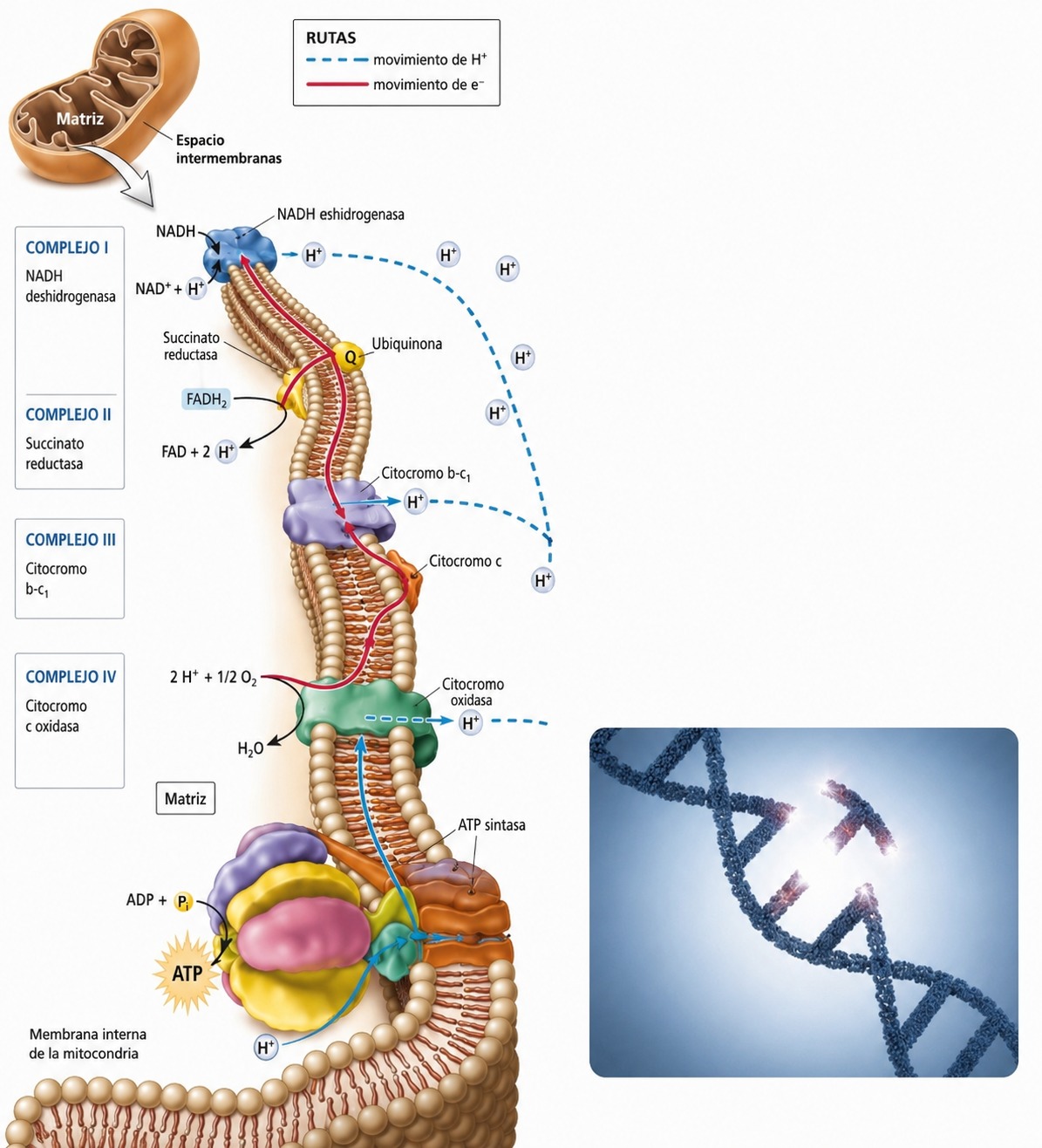
Cadena de transporte de electrones. Las mutaciones en el ADNmt alteran este sistema, provocando un déficit crítico de energía celular (ATP) ante el uso de gases anestésicos.
Estrategias actuales

Dr. Carlos Errando, director médico de Servicios Quirúrgicos del Consorcio Hospital General Universitario de Valencia y miembro del grupo de trabajo “Alerta Mitocondrial” de la SEDAR
Para el Dr. Carlos Errando, director médico de Servicios Quirúrgicos del Consorcio Hospital General Universitario de Valencia y miembro del grupo de trabajo “Alerta Mitocondrial” de la SEDAR, es importante destacar que aún existen incógnitas. Por un lado, a nivel epidemiológico, no se conoce bien la frecuencia de estos casos ni su evolución, y conceptos como “persona venezolana” o “de madre venezolana” no están claramente definidos. Tampoco hay datos concluyentes sobre a quiénes afecta más, si a niños o adultos. Por otro lado, desde el punto de vista clínico, todavía hay dudas sobre el papel de la exposición previa a anestesia, el posible infrarregistro de casos y la diversidad de recomendaciones emitidas por distintas sociedades científicas.
“Hay que considerar que estamos hablando de casos, ni siquiera de series de casos, en la mayoría de las comunicaciones. Además, inicialmente hubo informaciones en prensa con datos incompletos, sesgados o con dudas sobre la relación causal entre la anestesia y la muerte o la alteración neurológica grave en el periodo perioperatorio. Incluso las recomendaciones de las sociedades científicas eran, en un primer momento, relativamente discrepantes, especialmente en lo relativo a los procedimientos no urgentes en niños o a la realización de test genéticos, que no están disponibles en la mayoría de los centros”, apunta este experto.
En los pacientes descritos con mayor nivel de detalle, y especialmente tras la disponibilidad de análisis genéticos que apuntan a una posible relación causal —con una alteración en el ADN mitocondrial, concretamente una susceptibilidad asociada a la variante mtND4 m.11232T>C del complejo I de la cadena respiratoria—, la relación con el uso de sevoflurano como agente anestésico parece clara.
El Dr. Errando ve importante señalar que el sevoflurano es el agente anestésico inhalatorio más ampliamente utilizado en la población pediátrica, tanto para la sedación profunda como para la inducción y el mantenimiento de la anestesia general. Este experto resume las recomendaciones realizadas por la SEDAR dirigidas a pacientes de ascendencia materna venezolana que requieren intervenciones quirúrgicas o procedimientos mediante anestesia.
- Dado que el test genético está disponible, la SEDAR recomienda posponer la cirugía en casos no urgentes para poder realizarlo. En situaciones urgentes o no demorables, se aplican las recomendaciones específicas descritas a continuación.
- Tras un cribado epidemiológico preanestésico, se recomienda no emplear sevoflurano como agente anestésico y, por extensión, el resto de anestésicos halogenados (desflurano, isoflurano, halotano u otros).
- Se están estudiando la respuesta farmacogenética de otros fármacos que podrían interferir en las vías metabólicas mitocondriales
- En casos urgentes o no demorables, o cuando el test genético haya detectado la mutación, se recomienda, si es posible, anestesia local o regional. Si no lo es, se optará por anestesia intravenosa. Cualquier agente intravenoso puede emplearse; no obstante, el propofol (el más utilizado) se recomienda a dosis bajas y/o en perfusiones lo más limitadas posible, debido a la posibilidad de que también afecte a la cadena respiratoria mitocondrial. Para ajustar la administración, se recomienda monitorizar la profundidad anestésica mediante EEG procesado, evitando rachas de supresión, y considerar el uso de técnicas de infusión controlada (TCI).
- Se recomienda realizar previamente el purgado o ciclado de la máquina de anestesia y de los circuitos para eliminar posibles restos de anestésicos halogenados.
- Debe mantenerse un control estricto de la normoxia, normocapnia, normotermia y la estabilidad hemodinámica, evitando la hipotensión y la hipoperfusión cerebral. Puede valorarse el uso de espectroscopia de infrarrojos (NIRS). Asimismo, se recomienda la vigilancia metabólica de la glucemia y del estado ácido-base.
- En cirugía ambulatoria, el procedimiento puede mantenerse, pero se recomienda una vigilancia postoperatoria estrecha hasta el alta, asegurando una recuperación neurológica normal. La necesidad de vigilancia en unidades de alta dependencia es controvertida.
- Ante un despertar anómalo o la aparición de alteraciones neurológicas en el periodo postoperatorio, se recomienda una evaluación neurológica urgente, tanto clínica como mediante pruebas de imagen.
Perspectiva en farmacovigilancia

Dra. Elena Ramírez, de la Unidad de Farmacovigilancia, Farmacogenética y Toxicología del Hospital Universitario La Paz, y directora del Grupo de Investigación de Seguridad del Paciente y Calidad del IdiPAZ
La Dra. Elena Ramírez, de la Unidad de Farmacovigilancia, Farmacogenética y Toxicología del Hospital Universitario La Paz, y directora del Grupo de Investigación de Seguridad del Paciente y Calidad del IdiPAZ, analiza los retos que plantean desde su área la variante genética mitocondrial m.11232T>C.
Según sus palabras, “para abordar los desafíos y prioridades en torno a la variante m.11232T>C en el gen mt-ND4, es fundamental entender que nos encontramos ante un escenario de ‘doble golpe metabólico’, es decir, una vulnerabilidad genética latente que se manifiesta de forma catastrófica ante un activador externo, en este caso, los anestésicos halogenados”.
Uno de los principales retos para esta experta es determinar la magnitud real del problema, ya que la necrosis estriatal bilateral (NEBI) es un evento extremadamente infrecuente. En este sentido, considera prioritario desarrollar estudios que permitan conocer su incidencia en población con ascendencia venezolana. A ello se suma la necesidad de corregir posibles interpretaciones erróneas en el ámbito genético, ya que esta variante se ha considerado históricamente como no dañina, lo que podría haber llevado a infradiagnósticos.
Otro aspecto clave es la complejidad genética de la población venezolana, caracterizada por un elevado mestizaje con componentes amerindios y africanos, aún poco representados en la literatura científica. La Dra. Ramírez cree fundamental comprender cómo estas variantes influyen en la respuesta del organismo a determinados fármacos para avanzar hacia una medicina más personalizada.
En situaciones de urgencia, donde no siempre es posible contar con un estudio genético previo, también plantea el reto de identificar marcadores que permitan detectar de forma rápida una posible disfunción mitocondrial durante la intervención. Además, apunta a la necesidad de desarrollar estrategias terapéuticas dirigidas a mejorar la capacidad de respuesta de las células, mediante tratamientos que optimicen su funcionamiento energético o protejan frente al daño.
En este contexto, disciplinas como la genómica clínica, la farmacogenética y la farmacovigilancia desempeñan un papel clave. La genómica permite identificar con mayor precisión las variantes genéticas implicadas, mientras que la farmacogenética facilita anticipar qué pacientes pueden ser más susceptibles y adaptar los tratamientos en consecuencia. Por su parte, la farmacovigilancia resulta esencial para detectar y registrar nuevos casos, generar alertas y realizar seguimiento de los pacientes y de sus familiares por línea materna.
La Dra. Elena Ramírez tiene claro dónde hay que poner el foco en estos momentos: “Mientras la investigación progresa, la prioridad clínica absoluta para pacientes de linaje venezolano es evitar el sevoflurano, desfluorano e isofluorano, optando por fármacos considerados seguros como el fentanilo, remifentanilo, midazolam o dexmedetomidina”, concluye.






